Болката в опашната кост, разбира се, не е като хемороидите, но такова заболяване може да отрови живота както на юноши, така и на възрастни. В крайна сметка болката при седене, когато цялото тяло е в отпуснато положение, очаквайки почивка, би успяла да разстрои всеки човек. В допълнение, дискомфортът в долната част на гърба при седене (или изправяне) показва наличието на хронични заболявания, които са често срещани сред мъжете и жените на всяка възраст. Следователно такова заболяване не трябва да се спира с аналгетици, въпреки че болката в долната част на тялото може да бъде много обезпокоителна, особено след случайно падане.
Ако опашната кост Ви боли при седене или изправяне, отидете на цялостна диагностика веднага, докато проблемът може да бъде решен без хирургическа намеса. И ако не сте сигурни в сериозността на този проблем, прочетете нашата статия. Тя ще разсее всичките Ви съмнения и ще Ви каже къде да се обърнете, когато върхът на гръбнака Ви боли много силно или Ви притеснява от време на време.
Основните причини за дискомфорт или болка в опашната кост
Кокцигодиния (остра или дърпаща болка в опашната кост) се появява поради следните причини:
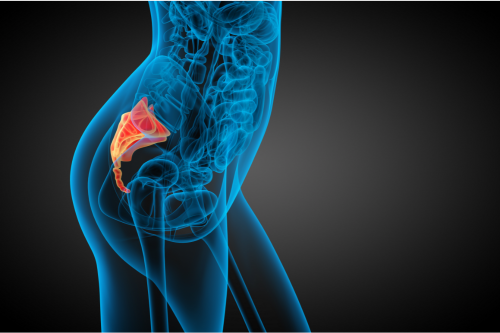 Поради нараняване на опашната област на гръбначния стълб - за проявата на патология е достатъчно да паднете на задните части по време на зимния сезон или върху лед. Освен това проблемът може да се прояви дори след 6 месеца от момента на падането.
Поради нараняване на опашната област на гръбначния стълб - за проявата на патология е достатъчно да паднете на задните части по време на зимния сезон или върху лед. Освен това проблемът може да се прояви дори след 6 месеца от момента на падането.- Вследствие на продължителни и тежки физически натоварвания, предизвикали прищипване на нервни окончания в областта на сакрума. Строителни работници и спортистите често са изправени пред такива наранявания.
- Поради неправилно седене - продължителното седене с акцент върху опашната част и повдигнати към гърдите колене наранява меките тъкани на седалището и дразни нервните окончания на рудиментарния процес на гръбначния стълб.
- Поради остеохондрозата - опашната кост е долната част на гръбначния стълб, следователно дегенеративно-дистрофичната патология на костите и хрущялните тъкани също засяга тази област.
- Като проява на урологични, проктологични и гинекологични заболявания - в този случай се наблюдава псевдокоцигодиния, която е симптом на сериозни здравословни проблеми.
В повечето случаи острата кокцигодиния се среща при хора над 40 години, които водят заседнал начин на живот. Освен това много пациенти отбелязват изразена болезненост на проявите на тази патология. На второ място по честота на проявите са последствията от падане върху заледен път.
Как се проявява болката в опашната кост?
Симптомите на кокцигодиния са добре проучени и подробно описани в медицинската литература. На първо място, проявите на това заболяване включват остра или продължителна (боляща) болка в сакрума.
 Сред честите симптоми са:
Сред честите симптоми са:
- чувство на убождане или проява на силна болка при продължително седене;
- дискомфорт при ходене или бягане, зоната близо до сакрума продължава да боли дори след спиране;
- болка при натискане на върха на гръбначния стълб;
- продължителни или стрелкащи болки при изправяне;
- болезнена дефекация;
- продължителни мускулни спазми, при които цялата ингвинална област започва да боли.
Според статистиката на СЗО жените имат тези симптоми по-често от мъжете. Но това не означава, че представителите на силния пол трябва да пренебрегват този проблем. Отказът от преглед и лечение може да завърши много зле както за мъжете, така и за жените.
Последици от игнорирането на симптомите на кокцигодиния
В ранните етапи кокцигодинията се проявява само при продължително седене, след което има чувство на дискомфорт в областта на върха на гръбначния стълб. С напредването на заболяването пациентът усеща изстрели близо до сакрума, когато се опитва да промени позицията на тялото си на твърд стол или меко кресло. На този етап болката се появява не само като седите, но и като ставате.
Напредналото заболяване води до проблеми с мобилността. В хроничния стадий боли дори и когато клякате, изкачвате стълби, дори носенето на тесни панталони причинява дискомфорт. Освен това пациентът не може да седи дълго време на тоалетната и да напъва по време на движение на червата.
В по-късните етапи за човек е болезнено не само да бяга, но и да ходи бързо. Не може да се изправи рязко и да седи дълго време на твърд стол. Кожата в областта на опашната кост набъбва, а мускулите и епидермисът продължават да болят дори след приключване на палпацията (проверка на налягането). Именно в този момент повечето пациенти решават да вземат мерки за патологичния проблем, който е бил пренебрегван дълго време.
В последния етап от развитието на патологията ефективната терапия не е евтина - всяко пренебрегвано заболяване се лекува дълго и скъпо. Навременната диагностика на причините за здравословни нарушения ще бъде много по-евтина.
Метод за диагностициране на заболяване
Кога трябва да отидете на лекар и да получите диагноза? Разбира се, в ранен стадий на заболяването, когато вече Ви е трудно да станете от твърд стол, но все още не изпитвате силна болка, докато седите във всяка позиция на мек диван. За да разбере каква е причината за Вашите проблеми, лекуващият лекар ще Ви изпрати на цялостна (апаратна и лабораторна) диагностика.
 Като част от комплекса на пациента се предписват следните методи:
Като част от комплекса на пациента се предписват следните методи:
- ЯМР - томографът ще открие патологии в меките и костни тъкани, както и в хрущялните структури.
- Рентген - с негова помощ се откриват стари травми (пукнатини в костите, следи от счупвания и натъртвания).
- Ултразвук на перитонеума - това изследване разкрива патологии на вътрешните органи, които са провокирали урологични или гинекологични заболявания.
- Сцинтиграфия - извършва се със съмнение за онкология, за да се открият метастази в костите и меките тъкани.
- Лабораторни изследвания на кръв, урина, изпражнения - с тяхна помощ можете да определите интензивността на възпалителните процеси и общото здравословно състояние.
Ако областта на сакрума продължава да боли много, не само при натиск, но и в покой, и няма да можете да посетите лекар днес, поставете мека възглавница с дупка в централната част на опашната кост. Може да се направи навита на "поничка“ кърпа или одеяло. Но не се опитвайте да замените този аксесоар с истинско лечение – то облекчава напрежението в областта на върха на гръбначния стълб, а не решава проблема Ви.
Начини за лечение на опашната кост
Кокцигодинията и аноректалната болка започват да се лекуват с консервативни, физиотерапевтични и дори народни методи. Ако тези практики са неуспешни, пациентът е подготвен за операция. Това завършва около 10% от случаите на лечение.
Стандартният режим на лечение включва:
- таблетки и инжекции;
- мехлеми (компреси);
- масажи;
- физиотерапия;
- хирургична интервенция.
Приемете инвазивна операция само ако таблетките и компресите не са свършили работата си и продължителното възпаление е преминало в стадия на гноен абсцес. Ако се консултирате с лекар преди появата на гнойно възпаление, операцията няма да е необходима. Ще се лекувате само с хапчета.
Консервативна терапия
Медикаментозното лечение на кокцигодиния включва приемане на болкоуспокояващи и противовъзпалителни лекарства. За да не се подложите на операция, ще Ви предпишат:
- противовъзпалителни лекарства (ибупрофен и аналози) - те ще облекчат подуването и болката, както и ще спрат възпалението на меките тъкани;
- лаксативи - защо са от съществено значение, няма нужда да се обяснява, особено в случай на аноректално разстройство;
- мехлеми за облекчаване на болката - те позволяват на хапчетата да вършат работата си с по-голяма ефективност;
- спазмолитици - те отпускат мускулите на седалището и перинеума.
За да се засили ефекта на лекарствата, на пациента се предписват физиотерапевтични процедури. Без тях е невъзможно бързо да се отървете от продължително възпаление на тъканите. Терапевтите започват с ректална дарсонвализация - въздействие върху зоната в близост до дебелото черво с високочестотни импулси. Следва ултразвуково и лазерно въздействие върху меките тъкани в близост до сакрума. Понякога се използва парафинотерапия и калолечение.
Продължителността на класическата терапия, дозировката и режимът на приемане на лекарствата се предписват от лекуващия лекар. Самолечението дава депресиращо ниска ефективност. В този случай по принцип е невъзможно да се възстановите напълно ако се самолекувате.
Кога се налага хирургическа намеса? Операцията на опашната кост
Ако консервативното лечение не даде желаните резултати и кокцигодинията е станала продължителна, хронична, на пациента се предписва операция. Операцията на опашната кост (кокцигектомия) започва с проучване на анамнезата и повторен анализ. Хирургът трябва да се увери, че не е възможно друго лечение.
Следоперативната рехабилитация включва лечение на мястото на операцията. Лекарят следи зарастването на разреза и общото състояние на пациента. Рехабилитацията продължава до 10 дни, но пациентът може да ходи самостоятелно в края на втория ден от престоя в отделението.
Прогнози за рецидив и препоръчителни превантивни мерки
Защо е възможен рецидив на кокцигодиния? Първо, това се случва поради неправилна лекарствена терапия, така че не трябва да се самолекувате - само ще влошите проблема. Второ, възможността за повторно нараняване не може да бъде изключена на 100%. Трето, след лечението повечето пациенти продължават да водят нездравословен, заседнал начин на живот.
Какво да направите, за да не се стигне до рецидиви? Първо си запишете час при добър лекар, най-добре при специализиран специалист. Второ, при продължително лечение се обърнете към хирургическа интервенция - след кокцигектомия има не само ниска, но и нулева вероятност за връщане на заболяването. Трето, преосмислете начина си на живот. Опитайте се да правите упражнения след 30-40 минути седене на твърд стол. Посещавайте масажист поне три пъти годишно. Вземете затопляща мускулите вана. Избягвайте заледени пътища и внимавайте да не паднете.
